Bolile inflamatorii intestinale (BII) sunt afecțiuni cronice, incurabile și dizabilitante cu o inci-dență în continuă creștere. Ele afectează în special populația activă și, prin urmare, o identificare precoce a lor are un impact major în evoluția lor.
Bolile inflamatorii intestinale (BII) sunt afecțiuni cronice, incurabile și invalidante, cu o inci-dență în continuă creștere. S-a constatat o creștere cu 71% a incidenței acestor boli din anul 2000 până în 2019. Această incidență este în continuă creștere. Prevalența cea mai crescută se remarcă la populația activă (grupa de vârstă 50-59 de ani), la ambele sexe.
Țările nordice înregistrează cele mai înalte rate de prevalență, Norvegia ocupând primul loc.
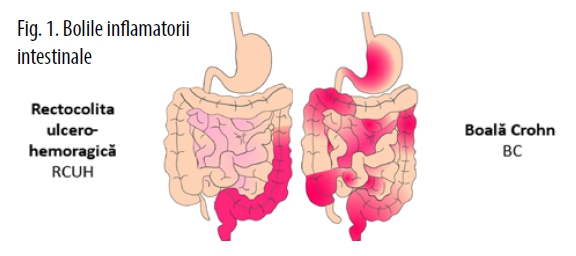
Bolile inflamatorii intestinale (BII) sunt reprezentate de două entități: rectocolita ulcero-hemoragică (RCUH) și boala Crohn (BC).
Rectocolita ulcero-hemoragică (RCUH) reprezintă o afecțiune inflamatorie limitată la nive-lul colonului și rectului pe când boala Crohn (BC) este o inflamație regăsită și în alte regiuni ale tractului gastro-intestinal (de la zona perianală până la cavitatea bucală).
Au evoluție fluctuantă, cu pusee active și perioade de remisiune.
În timp ce rectocolita ulcero-hemoragică (RCUH) este limitată la mucoasa colonică, boala Crohn (BC) afectează transmural peretele intestinal (Fig. 1).
Referitor la leziunile perianale ale bolii Crohn se contată la nivel european o prevalență crescută în țările nordice (Norvegia, Suedia, Danemarca).
Bolile inflamatorii intestinale constituie o categorie de afecțiuni care nu fac parte din prac-tica zilnică a medicilor în general și implicit a medicilor de familie.
Fiecare medic de familie îngrijește maxim 10 pacienți cu boli inflamatorii intestinale.
De cele mai multe ori pacienții sunt diagnosticați după o perioadă îndelungată de la debutul simptomatologiei și frecvent ca urmare a instalării complicațiilor bolii.
Drumul unui astfel de pacient cunoaște numeroase trasee în sistemul medical, iar diagnos-ticul este stabilit frecvent în stadii avansate de boală.
Confruntându-ne cu cazuri complicate de boli inflamatorii intestinale, ne-am ridicat pro-blema dacă putem scurta drumul de la debutul bolii până la stabilirea diagnosticul unui as-tfel de pacient.
Există elemente cheie pentru un diagnostic precoce al pacientului cu boală inflamatorie intestinală în medicina primară?
În acest sens Clubul Român pentru Boala Crohn și Colită Ulcerativă și Societatea Română de
Gastroenterologie și Hepatologie din România au elaborat o scrisoare metodologică pri-vind diagnosticul și tratamentul pacienților cu boli inflamatorii intestinale.
Scopul acestei scrisori este de a ajuta medicii de familie să identifice mai ușor și mai rapid un pacient cu boală inflamatorie intestinală. Odată identificat, acest pacient este recoman-dat să aibă un traseu bine stabilit și să fie trimis pentru confirmarea diagnosticului într-un centru integrat, cu expertiză în abordarea acestor patologii.
Monitorizarea și managementul corect al unui astfel de pacient, într-o echipă multidiscipli-nară, contribuie la supravegherea atentă și la identificarea rapidă a puseelor active de boa-lă precum și la intervenții rapide și eficiente.
Principalele simptome cu care se prezintă un pacient cu boală inflamatorie intestinală (BII) la medicul de familie sunt:
- Diaree cronică
- Durere abdominală
- Fatigabilitate
- Scădere ponderală
Diareea cronică și durerea abdominală reprezintă simptome comune ale bolilor inflamatorii intestinale (BII) dar și ale altor tulburări funcționale digestive și de aceea diagnosticul dife-rențial este extrem de important.
Diareea cronică mai ales diareea sangvinolentă este frecventă în rectocolita ulcero-hemoragică, pe când pacientul cu boală Crohn are de obicei ca simptom central durerea abdominală cronică.
Fatigabilitatea și scăderea ponderală sunt consecința malnutriției și a malabsorbției din aceste boli.
Malnutriția se instalează prin faptul că pacientul își reduce aportul alimentar, deoarece constată că simptomatologia se agravează postprandrial.
Malabsorbția apare prin scăderea absorbției intestinale consecința leziunilor inflamatorii de la acest nivel.
Factorii de risc pentru apariția bolilor inflamatorii intestinale (BII) sunt reprezentați de:
- fumat (risc pentru BC)
- istoric de gastro-enterocolite infecțioase
- uz îndelungat de antibiotice sau antiinflamatoare nesteroidiene
- consum de alimente intens procesate, exces de glucide, proteine, deficit de fibre
- stres psiho-emoțional, depresie
Acești factori de risc sunt frecvent identificați în societatea actuală, mai ales în mediul ur-ban și ar putea reprezenta explicația exploziei bolilor inflamatorii intestinale din ultimile două decade.
Elementele cheie înalt sugestive de boală inflamatorie intestinală (BII) sunt reprezentate de:
- diaree nocturnă
- prezența de produse patologice în scaun (sânge, mucus, puroi)
- scădere ponderală > 5%
- afectare perianală cronică (fisuri, fistule, abcese recidivante)
- asocierea manifestărilor extraintestinale (articulare, oculare, cutanate)
- rude de gradul I cu boli inflamatorii intestinale (BII)
- sindrom inflamator asociat tulburărilor de tranzit sau durerii abdominale:
- markeri serologici: PCR, VSH, fibrinogen
- markeri fecali: calprotectina fecală
Diagnosticul și tratamentul BII presupun o abordare integrată și multidisciplinară care să cuprindă o rețea locală, regională, națională de medici specialiști non-gastroenterologi instruiți cu privire la manifestările bolilor inflamatorii intestinale (BII) care să asigure o abordare diagnostică și terapeutică integrată și multidisciplinară.
Pacienții cu diagnostic confirmat de boală inflamatorie intestinală (BII) necesită monitori-zare periodică (medic de familie, gastroenterolog) în vederea urmăririi respectării indica-țiilor dietetice și a statusului nutrițional.
Complianța pacienților cu boală Crohn la recomandarea de oprire a fumatului reprezintă o necesitate. Urmărirea respectării terapiei indicate precum și supravegherea reacțiilor ad-verse asociate tratamentului sunt alte elemente esențiale monitorizării la medicul de fami-lie a unui pacient cu boală inflamatorie intestinală (BII).
Monitorizarea strictă și recunoașterea semnelor de detecție incipientă a puseelor de activi-tate ale bolii precum și ale complicațiilor (stenoze, abcese, fistule, suprainfecții cu Clostridi-um Difficile, Cytomegalovirus/CMV, etc) sunt alte obiective ale monitorizării eficiente la medicul de familie a unui astfel de pacient.
Pacientul are nevoie să cunoască în detaliu toate fațetele acestor maladii, să știe când să se alarmeze și unde să apeleze.
Cu siguranță este un pacient fragil iar medicul curant are un loc definitoriu în viața lui.