Definiţia stării de sănătate a OMS (Organizaţia Mondială a Sănătăţii) cuprinde şi noţiunea de SĂNĂTATE SEXUALĂ. În condiţii normale, aceasta are un efect de “stare de bine a femeii”, contribuind la sănătatea fizică şi psihică a acesteia şi, astfel, la creşterea calităţii vieţii ei.
Creşterea speranţei de viaţă a femeii, “viagrizarea lumii” prin mass-media, precum şi influenţa patologiei asociate la menopauză asupra funcţiei sexuale sunt doar câteva dintre problemele care preocupă ginecologia contemporană.
De la NAŞTERE până la MOARTE omul pierde din capitalul genetic moştenit de la părinţi, pierdere care este mai accentuată în perioada de îmbătrânire. Această îmbătrânire este greu acceptată în special de femei, care percep acest fenomen odată cu instalarea MENOPAUZEI sau chiar a PERIMENOPAUZEI, care este perioada de tranziţie la menopauză.
În context general, putem vorbi de PERIMENOPAUZĂ-MENOPAUZĂ-POSTMENOPAUZĂ. La 50% dintre femei menopauza se instalează la vârste cuprinse între 42,8 şi 47,8 ani.
Perimenopauza durează în medie 4 ani şi are 2 stadii:
- stadiul I - care constituie un prim semnal de alarmă al femeii şi care începe printr-o variaţie a lungimii ciclurilor menstruale, o creştere a FSH seric¹ şi o amenoree² de peste 60 zile;
- stadiul II - caracterizat prin cicluri menstruale cu lungimi variabile cu peste şapte zile, ciclul menstrual între 21 şi 35 zile. Acest stadiu se termină la 12 luni după ultima menstruaţie, practic în acest moment încheindu-se perimenopauza şi începând menopauza propriu-zisă.
- postmenopauza are o perioadă variabilă şi cuprinde şi ea două stadii:
- stadiul I - precoce, care cuprinde primii 5 ani după ultima menstruaţie şi este caracterizat prin definitivarea depleţiei ovariene complete³, apariţia simptomatologiei (bufeuri, transpiraţii reci) şi începerea pierderii decelerare de masă osoasă (osteoporoza);
- stadiul II - începe la 5 ani de la ultima menstruaţie şi se termină odată cu MOARTEA FEMEII.
Gonadostatul⁴ femeii la menopauză este determinat de scăderea rezervei de foliculi ovarieni, depleţie care afectează capitalul hormonal al femeii. Aceasta duce la o creştere disociată a hormonilor gonadotropi⁵ şi la o scădere a receptorilor hipofizei la estrogeni, ceea ce determină o hipoestrogenie progresivă, care duce la o hipertonie hipotalamică⁶, având ca efect “îmbătrânirea orologiului hipotalamic” cu răsunet asupra accentuării depleţiei ovariene.
Unul dintre efectele procesului de îmbătrânire a femeii este modificarea sexualităţii, manifestată prin:
- modificarea libidoului
- diminuarea raporturilor sexuale
- diminuarea plăcerii sexuale
- creşterea frecvenţei dispareuniei
- durere locală la contact sexual
Etiologia pierderii sexualităţii în menopauză este reprezentată de :
- impactul pierderii ciclului menstrual
- pierderea tonicităţii sânilor
- excesul ponderal – obezitatea
- jena şi ruşinea
- depresia, recunoscută sau nu
- aversiune pentru viaţa sexuală
- disfuncţie sexuală determinată de o patologie asociată şi uneori specifică perioadei de menopauză
Pierderea sexualităţii în această perioadă din viaţa femeii duce, nu de puţine ori, la destrămarea unor cupluri după mulţi ani de coabitare.
Se poate aprecia că disfuncţia sexuală feminină (DSF) are o etiologie multifactorială şi multidisciplinară care ascunde SEMNE, SIMPTOME, care, în general, nu sunt relatate de femei.
 Statistic, prin anchetă, marea majoritate a femeilor relatează un amestec al diverselor simptome: alterarea dorinţei sexuale, dispareunie sau tulburări de lubrifiere.
Statistic, prin anchetă, marea majoritate a femeilor relatează un amestec al diverselor simptome: alterarea dorinţei sexuale, dispareunie sau tulburări de lubrifiere.
Incidenţa disfuncţiei sexuale feminine este mult mai mare decât este recunoscută, deoarece femeia maschează absenţa dorinţei sexuale, a excitaţiei sau a orgasmului.
În general, aceasta este apreciată la o valoare cuprinsă între 20% şi 50%, raportul disfuncţiei sexuale F/B fiind de 2-1 şi ajungând la 3/1 în jurul vârstei de 60 de ani. Alterarea lubrifierii vaginale este reclamată în proporţie de 44,2% dintre femeile în menopauză, iar dispareunia, într-un procent de până la 22%.
Fiziopatologia disfuncţiei sexuale la femei este determinată de insuficienţa estrogenică, ceea ce duce la o alterare a fazei de excitare prin prelungirea acesteia, absenţa lubrifierii vaginale şi o vasocongestie insuficientă a vaginului.
Faza de platou a contactului sexual al femeii este influenţată de o insuficientă hipertrofie labială, diminuarea erecţiei clitoridiene şi diminuarea congestiei celor 2/3 vaginale inferioare.
Faza de orgasm este caracterizată de scăderea numărului şi a intensităţii contracţiilor vaginale şi uterine.
Ultima fază, cea de rezoluţie, este mai puţin influenţată, dar lipsa plăcerii sexuale determină o perturbare a dorinţei sexuale şi a interesului sexual, nu de puţine ori femeia renunţând la viaţa sexuală. Acest aspect afectează predominant femeile în menopauză şi este denumit “MOARTE GENITALĂ”.
Dispareunia interesează femeile de vârsta a III-a, având ca substrat atrofia vaginală şi modificările histologice⁸ vaginale, care survin în această perioadă din viaţa femeii.
Toate aceste modificări sunt urmări ale deprivării estrogenice, având ca efect alcalinizarea PH-ului, modificarea florei vaginului, atrofia ţesutului conjunctiv muscular şi vascular, scurtarea şi îngustarea vaginului (accentuată şi de absenţa vieţii sexuale), fibrozare clitoridiană care intervine în alterarea sensibilităţii vibratorii şi tactile fine şi la scăderea vitezei de conducere nervoasă.
Cantitatea de androgeni este esenţială în menţinerea libidoului şi orgasmului la femeie.
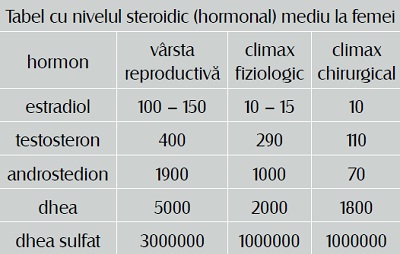

Putem aprecia că funcţia sexuală la femeie este influenţată de factori fizici, psihici, sociali şi psihologici.
Factorii psihosociali sunt reprezentaţi în primul rând de modificări ale sexualităţii partenerilor din cauza disfuncţiilor sexuale erectile sau de disponibilitatea sau absenţa partenerilor sexuali. Un alt factor este reprezentat de credinţa femeii conform căreia rolul femeii este strict legat de perioada de fertilitate. Nu în ultimul rând, modificări ale mentalului femeii manifestat prin depresie, iritabilitate sau tulburări de dispoziţie se încadrează în aceşti factori psihosociali.
Patologia asociată stării de menopauză este de asemenea un factor determinant al alterării vieţii sexuale a femeii. Tratamentele chirurgicale reprezentate de proceduri mamare sau genitale, ovarectomia bilaterală, chirurgia cardiacă, histerectomia⁹, au influenţe directe asupra psihicului femeii şi, nu de puţine ori, şi al partenerului sexual. Diagnosticul pozitiv al disfuncţiei sexuale feminine se pune în primul rând pe baza anamnezei, care trebuie condusă de examinator cu rigurozitate şi fineţe, pe profilul hormonal al femeii şi pe examenul fizic, care constă în:
- măsurarea PH-ului vaginal,
- Q tip test – măsurarea sensibilităţii dureroase la nivelul vulvovestibular,
- examenul ginecologic anatomic, făcut prin examenul cu valve, tuşeul vaginal,
- aprecierea lubrifierii vaginale şi a elasticităţii şi complianţei vaginale şi a fluxului sangvin genital.
Tratamentul disfuncţiei sexuale feminine variază în funcţie de particularitatea cazului, de “arta medicului”, sexologului, psihologului de a identifica factorii psihologici, precum şi de evaluarea corectă a examenelor paraclinice. Nu fără importanţă este şi modul în care femeia abordează această etapă din cursul vieţii: modul optimist care duce la o îmbătrânire târzie sau modul pesimist, depresiv, care duce la o îmbătrânire precoce uneori.
Tratamentul constă, în primul rând, în schimbarea modului de viaţă, de abordare a acestuia în spirit optimist. Terapia hormonală (de substituţie hormonală) poate reprezenta un tratament de primă intenţie în vederea prelungirii ciclurilor menstruale.
Reticenţa multor femei de a recurge la terapia de substituţie hormonală (TSH) din cauza riscului oncogen a dus la apariţia terapiei NONHORMONALE.

Schimbarea stilului de viaţă constă în scăderea temperaturii ambientale, renunţarea la fumat, evitarea consumului de alcool sau droguri, scăderea în greutate, exerciţii fizice regulate (fitness), menţinerea tonusului psihic şi intelectual prin socializare intensă.
Terapia de substituţie hormonală (TSH) se face cu estrogeni administraţi per os, transdermic, intravaginal sau preparate sub formă de implanturi şi injecţii intramusculare, dar care sunt mai puţin preferate de femei. Aplicarea de “peuch-uri” cu estrogeni (transdermic) sau intravaginal sunt procedeele cele mai acceptate de femei.
Terapia nonhormonală influenţează în primul rând factorul psihic, atrofic şi funcţia sexuală, contribuind la abordarea optimistă a menopauzei. În acelaşi timp poate declanşa un mecanism endocrin care poate prelungi apariţia depleţiei ovariene, contracarează epuizarea, depresia, ducând la o creştere a tonusului muscular şi a libidoului.
Libidoul poate fi stimulat prin administrarea de afrodiziace. Fitoestrogenii, radix cimicifuga, ignatia strychnos şi sanguinaria canadensis sunt doar câteva produse nonhormonale de influenţare a menopauzei.
În concluzie, beneficiile sexului la menopauză sunt reprezentate de:
- îmbunătăţirea fizicului şi psihicului,
- reducerea stresului,
- scăderea TA şi a încărcăturii nervoase,
- diminuarea tulburărilor neurovegetative,
- creşterea imunităţii prin creşterea imunoglobulinei A,
- îmbunătăţirea activităţii cardiovasculare,
- prevenirea incontinenţei urinare şi osteoporozei,
- creşterea respectului de sine,
- reducerea durerilor articulare, pelvine şi a cefaliei,
- somn mai bun,
- îmbătrânire psihică târzie.
Abordarea problemei sexuale la femeile în menopauză trebuie să fie o preocupare atât a femeii cât şi a medicilor, trecând peste pudoarea exagerată şi lăsând la o parte jena şi ruşinea, noi fiind creaturi sexuale, ceea ce ar trebui să determine o abordare deschisă şi sinceră a acestei probleme.
Scurt dicţionar de termeni
- ¹FSH seric - hormon foliculo-stimulant
- ²Amenoree – lipsa ciclului menstrual
- ³ Depleţie ovariană completă – pierderea totală a funcţiei ovariene
- ⁴ Gonadostatul - Sistem funcţional format din mai multe organe cu functie endocrină: hipotalamus, hipofiza şi ovarele, care are rolul de a regla activitatea gonadelor (ovarelor); sub acţiunea neuro-hormonilor hipotalamici, hipofiza secretă gonadotropine care stimulează secreţia de hormoni sexuali ovarieni.
- ⁵Hormon gonadotrop - hormon secretat de hipofiza (glanda endocrină situată la baza creierului), care stimulează activitatea şi secreţia hormonală a gonadelor (ovare şi testicule). Există două gonadotrofine: hormonul luteinizant, denumit şi luteotrofină sau LH, şi hormonul foliculostimulant, cunoscut şi sub numele de foliculotropină sau FSH. Ele sunt identice la bărbat şi la femeie.
- ⁶Hipotalamusul - o regiune a creierului (de dimensiunea unei alune) localizat sub talamus, având ca funcţie controlul proceselor metabolice şi a altor activităţi anatomice. Hipotalamusul leagă sistemul nervos de sistemul endocrin, sintetizand secretia neurohormonilor, fiind necesar în eliberarea hormonului gonadotrop.
- ⁷Dispareunie - durere survenind la femeie în timpul raporturilor sexuale
- ⁸ Modificări histologice – care se referă la ţesuturile organice, celule, formațiunile necelulare și structura lor microscopică
- ⁹Histerectomia - indepartarea pe cale chirurgicală a uterului



























































Gabriels
La 24 de ani am avut operatie de histerectomie in urma unui avort cu multe complicatii. Eram gravida in 5 luni. Asta sa intimplat pe timpul lui Ceausescu. Dupa operatia de histerectomie nu am mai avut ciclu menstrual. Eu cred ca menopauza a inceput foarte devreme , la 35 de ani. Acum am 55 de ani.La 35 de ani à inceput sintome de depressive. As dori sa stiu daca depresia à survenit din Cauza operatiei de histerectomie. Menopauza à survenit prea devreme. As dori sa stiu daca Cauza depresiei Este datorita histerectomiei. Multumesc
Dec. 26, 2012, 11:02 p.m.Nela Popescu
Va rog sfatuiti-ma am 54 de ani sotul meu a renuntat la viata sexuala din aceasta cauza eu sunt debusalata total sunt in perioada de menopauza am bufeuri foarte dese si transpir foarte mult imi doresc sa fac dragoste uneori chiar foarte mult dar din pacate nu se poate . Sunt confuza nu stiu ce e bine pt mine si nici ce sa fac ? Un sfat mi-ar prinde bine ! Multumesc
Feb. 11, 2018, 2:03 p.m.